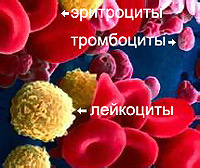
Η αιμολυτική αναιμία είναι μια εκτεταμένη ομάδα ασθενειών που διαφέρουν από τους λόγους για την εμφάνιση μηχανισμών ανάπτυξης, τα κύρια συμπτώματα και μεθόδους θεραπείας. Το κύριο χαρακτηριστικό της αιμολυτικής αναιμίας είναι η αυξημένη κατάρρευση των ερυθροκυττάρων και μειώνεται η διάρκεια της ζωής τους.
Περιεχόμενο
Η έννοια της αιμολυτικής αναιμίας
Η αιμολυτική αναιμία είναι μια ομάδα ασθενειών, το κύριο σημάδι της οποίας είναι η αυξημένη αποσύνθεση των ερυθρών αιμοσφαιρίων. Στις φυσιολογικές συνθήκες, το προσδόκιμο ζωής των ερυθροκυττάρων είναι 100-120 ημέρες. Τα παλιοκύτταρα καταστρέφονται στο Sinus Spleen, καθώς και στον μυελό των οστών.
Η χρωστική ουσία της χολερυθρίνης, που προκύπτει ως αποτέλεσμα της φυσιολογικής μείωσης των ερυθροκυττάρων, κυκλοφορεί στο αίμα με τη μορφή ελεύθερης (έμμεσης) χολερυθρίνης, η οποία μεταφέρεται στο ηπατικό κελί, όπου, με τη συμμετοχή των ενζύμων διεισδύει από τα ηπατικά κύτταρα σε χολές κινείται και ξεχωρίζει με χολή στο έντερο.
Στην αιμολυτική αναιμία λόγω της ενισχυμένης καταστροφής των ερυθρών αιμοσφαιρίων, το προσδόκιμο ζωής τους μειώνεται στις 12-14 ημέρες. Η επιταχυνόμενη αιμόλυση (καταστροφή ερυθροκυττάρων) μπορεί να είναι κυρίως ενδοκυτταρικά ή ενδοαγγειακά. Η ενδοκυτταρική αποσύνθεση των ερυθροκυττάρων λαμβάνει χώρα στα κύτταρα του συστήματος δικτυωτικού συστήματος, κυρίως στη σπλήνα και συνοδεύεται από αύξηση της έμμεσης χολερυθρίνης, η οποία κατανέμεται με ούρα και περιττώματα. Σε περίπτωση ενδοαγγειακής αιμόλυσης, η αιμοσφαιρίνη εισέρχεται σε μια αυξημένη ποσότητα πλάσματος αίματος και απελευθερώνεται με ούρα αμετάβλητα ή με τη μορφή αιμοσχεδιασμού, η οποία μπορεί να εναποτεθεί στα εσωτερικά όργανα και να προκαλέσει αιμοσχεδιασμό.
Επιλογές αιμολυτικής αναιμίας
Η αιμολυτική αναιμία για ροή μπορεί να είναι οξεία ή χρόνια. Όλες η αιμολυτική αναιμία χωρίζεται σε συγγενή (κληρονομική) και αποκτηθεί.
Οι κληρονομικές αιμολυτικές αναιμίες είναι συνέπεια διαφόρων γενετικών ελαττωμάτων στα ερυθρά αιμοσφαίρια, τα οποία γίνονται λειτουργικά ελαττωματικά και ασταθή.
Η επίκτητη αιμολυτική αναιμία συνδέεται με τον αντίκτυπο των διαφόρων παραγόντων που συμβάλλουν στην καταστροφή των ερυθρών αιμοσφαιρίων (σχηματισμό αντισώματος, αιμολυτικά δηλητήρια, μηχανικές επιπτώσεις κ.λπ.).
Η ομάδα της κληρονομικής αιμολυτικής αναιμίας περιλαμβάνει:
- Αιμολυτική αναιμία που σχετίζεται με παραβίαση της μεμβράνης ερυθροκυττάρων (μικροσφαιρίζα, επαλάλειψη, οδοντοκυττάρωση)
- Αιμολυτική αναιμία που σχετίζεται με παραβίαση της ενζυμικής δραστηριότητας στα ερυθρά αιμοσφαίρια
- Αιμολυτική αναιμία που σχετίζεται με παραβίαση της δομής ή της σύνθεσης αλυσίδων σφαιρίνης (θαλασσαιμία, δρεπανοκυτταρική αναιμία, ανωμαλία φορείο αιμοσφαιρίνης)
Η ομάδα της επίκτητης αιμολυτικής αναιμίας περιλαμβάνει:
- Αιμολυτική αναιμία που σχετίζεται με τις επιδράσεις των αντισωμάτων (Isoimsune, αυτοάνοση)
- Αιμολυτική αναιμία που σχετίζεται με την αλλαγή στη δομή της μεμβράνης ερυθροκυττάρων λόγω οσμωτικής μετάλλαξης
- Αιμολυτική αναιμία που σχετίζεται με μηχανική βλάβη στο κέλυφος ερυθροκυττάρων (καρδιακές βαλβίδες προσεχείς, πορεία αιμοσφαιρίνης)
- Αιμολυτική αναιμία που σχετίζεται με χημική βλάβη στα ερυθρά αιμοσφαίρια (αιμολυτικά δηλητήρια, μόλυβδο, βαρέα μέταλλα, οργανικά οξέα)
- Αιμολυτική αναιμία που σχετίζεται με την έλλειψη βιταμίνης Ε
- Αιμολυτική αναιμία που σχετίζεται με τις επιδράσεις των παρασίτων (ελονοσία)
Η κληρονομική αιμολυτική αναιμία διαιρείται ανάλογα με τη θέση του γενετικού ελάττωματος στην ερυθροκύτταρα (μεμβράνη, ένζυμα, τη δομή του σφαιριδίου). Η πιο συνηθισμένη κληρονομική ασθένεια της πρώτης ομάδας είναι η μικροσφαιρίτη (ασθένεια Minkowski-Shoffhara). Είναι πολύ λιγότερο πιθανό να συμβεί ωαλοκυττάρωση και οδοντοκυττάρωση. Οι περισσότερες από τις ασθένειες αυτής της ομάδας μπορούν να αναγνωριστούν με τη μορφή ερυθροκυττάρων.
Μια άλλη ομάδα κληρονομικής αναιμίας οφείλεται στο έλλειμμα στα ερυθροκύτταρα διαφόρων ενζύμων. Η αιμόλυση (αποσύνθεση) προκαλείται συχνά από την υποδοχή ορισμένων φαρμάκων. Η τρίτη ομάδα κληρονομικής αιμολυτικής αναιμίας συνδέεται με μειωμένη σχηματισμό αιμοσφαιρίνης, η οποία αντανακλάται στα ερυθρά αιμοσφαίρια και την αντίσταση τους σε διαφορετικές επιπτώσεις. Ένας τυπικός εκπρόσωπος αυτής της ομάδας είναι ένα δρεπάνι κυττάρων και η αναιμία στόχου (θαλασσαιμία).
Το μεγαλύτερο μέρος της αιμολυτικής αναιμίας που αποκτήθηκαν συνδέονται με την επίδραση στα ερυθρά αιμοσφαίρια αντισώματος. Μια ειδική μορφή μεταξύ της αποκτηθείσας αιμολυτικής αναιμίας είναι μια ασθένεια Markiafa-Mikekel (permnetable ενδοαγγειακή αιμόλυση).
Τα κύρια συμπτώματα και θεραπεία της αιμολυτικής αναιμίας
 Τα κύρια συμπτώματα της νόσου εξαρτώνται από τη σοβαρότητα της αιμόλυσης. Στις περισσότερες περιπτώσεις, τα πρώτα σημάδια ανιχνεύονται σε νεανική ή ώριμη ηλικία. Στα παιδιά, η ασθένεια συνήθως ανιχνεύεται εξετάζοντας τις ασθένειες των συγγενών τους. Οι καταγγελίες εκτός της επιδείνωσης της νόσου ενδέχεται να απουσιάζουν.
Τα κύρια συμπτώματα της νόσου εξαρτώνται από τη σοβαρότητα της αιμόλυσης. Στις περισσότερες περιπτώσεις, τα πρώτα σημάδια ανιχνεύονται σε νεανική ή ώριμη ηλικία. Στα παιδιά, η ασθένεια συνήθως ανιχνεύεται εξετάζοντας τις ασθένειες των συγγενών τους. Οι καταγγελίες εκτός της επιδείνωσης της νόσου ενδέχεται να απουσιάζουν.
Κατά τη διάρκεια της επιδείνωσης, η αδυναμία, η ζάλη, η αύξηση της θερμοκρασίας. Ένα από τα κύρια συμπτώματα είναι ο ίκτερος, ο οποίος για μεγάλο χρονικό διάστημα μπορεί να παραμείνει το μόνο σημάδι της νόσου. Η σοβαρότητα του ίκτερου εξαρτάται από τη μία πλευρά, από την ένταση της αιμόλυσης, και από την άλλη - στην ικανότητα του ήπατος να δεσμεύει τη ελεύθερη χολερυθρίνη. Στα ούρα η χολερυθρίνη δεν ανιχνεύεται, δεδομένου ότι η δωρεάν χολερυθρίνη δεν διέρχεται από τα νεφρά. Cal έντονα ζωγραφισμένο σε ένα σκούρο καφέ.
Το βασικό σύμπτωμα της κληρονομικής μικροσφαιρίωσης είναι η αύξηση της σπλήνας, η οποία προεξέχει από κάτω από το ARC RIB κατά 2-3 cm. Με μακροχρόνια αιμόλυση, υπάρχει σημαντική αύξηση της σπλήνας, σε σχέση με την οποία οι ασθενείς παραπονιούνται για τη σοβαρότητα στο αριστερό υποφλνδριο. Το ήπαρ είναι συνήθως κανονικά μεγέθη, μερικές φορές εντοπίζεται η αύξηση του. Η σοβαρότητα του αναιμικού συνδρόμου είναι διαφορετική. Συχνά υπάρχει μέτρια μείωση της αιμοσφαιρίνης. Μερικοί ασθενείς δεν έχουν αναιμία γενικά. Η πιο απότομη μείωση του αριθμού των ερυθρών αιμοσφαιρίων και της αιμοσφαιρίνης παρατηρείται κατά τη διάρκεια της περιόδου αιμολυτικών κρίσεων.
Σε άτομα μεσαίας και γήρας, υπάρχουν μερικές φορές ανεπαρκώς θεραπευτικά τρόφιμα έλκη που σχετίζονται με την κατάρρευση των ερυθρών αιμοσφαιρίων σε μικρά τριχοειδή άκρα των άκρων. Η πορεία της νόσου χαρακτηρίζεται από τις λεγόμενες αιμολυτικές κρίσεις, που εκδηλώνονται με απότομη αύξηση των συμπτωμάτων έναντι του περιβάλλοντος συνεχούς αιμόλυσης ρεύματος. Οι αιμολυτικές κρίσεις προκύπτουν συνήθως μετά από λοιμώξεις, όταν επιθυμεί, στις γυναίκες - σε σχέση με την εγκυμοσύνη.
Η μόνη μέθοδος θεραπείας ασθενών με κληρονομική μικροσφαιρίωση είναι η απομάκρυνση μιας σπλήνας, η οποία αποδεικνύεται αποτελεσματική στο 100% των περιπτώσεων. Μετά την απομάκρυνση του σπλήνα σε ασθενείς εμφανίζεται πρακτική σκλήρυνση, παρά το γεγονός ότι τα ερυθρά αιμοσφαίρια διατηρούν τις παθολογικές τους ιδιότητες (μικροσφαιρίζα, μείωση της οσμωτικής αντίστασης). Η αφαίρεση της σπλήνας παρουσιάζεται σε συχνές αιμολυτικές κρίσεις, σκληρή αναιμία, εμφράγματα σπλήνας, νεφρικό κολικό.
Ως προεγχειρητική παρασκευή ασθενών που δείχνουν τη μετάγγιση της μάζας ερυθροκυττάρων.
Η αποκτηθείσα αυτοάνοση αιμολυτική αναιμία σχετίζεται με μια αύξηση του οργανισμού των αντισωμάτων του ασθενούς στα δικά του ερυθρά αιμοσφαίρια, τα οποία κολλημένα και αποσυντίθεται στη σπλήνα. Οι πιο συνηθισμένες στη χρόνια λεμφολαγγιοποίηση, η λεμφογκανοσωματίνη, η οξεία λευχαιμία, συστηματικός κόκκινος λύκος, η ρευματοειδής αρθρίτιδα, η χρόνια ηπατίτιδα και οι κίρρες του ήπατος.
Για τα ρεύματα που διαθέτουν οξεία και χρόνια αυτοάνοση αιμολυτική αναιμία. Με αιχμηρές μορφές σε ασθενείς ξαφνικά υπάρχει μια απότομη αδυναμία, καρδιά, δύσπνοια, πυρετός, ίκτερος. Σε χρόνιες μορφές, η ασθένεια αναπτύσσεται σταδιακά. Μια αντικειμενικά αποκάλυψε μια αύξηση της σπλήνας, λιγότερο συχνά - ηπατική.
Τα μέσα επιλογής στη θεραπεία της αυτοάνοσης αιμολυτικής αναιμίας είναι οι γλυκοκορτικοειδείς ορμόνες (πρεδνιζόνη), οι οποίες σχεδόν πάντα σταματούν ή μειώνουν την αιμόλυση. Μια προϋπόθεση είναι αρκετή δοσολογία και διάρκεια.
Στην οξεία φάση απαιτεί 60-80 mg / ημέρα (με ρυθμό 1 mg / kg μάζας) πρεδνιζολόνης. Καθώς η κατάσταση της δόσης της πρεδνιζολόνης μειώνεται σταδιακά στην υποστήριξη. Υποστήριξη δόσης - 5-10 mg / ημέρα. Η θεραπεία πραγματοποιείται για 2-3 μήνες πριν εξαφανιστούν όλα τα σημάδια της αιμόλυσης.